Ung thư phổi là một trong các loại ung thư hay gặp nhất đồng thời cũng là nguyên nhân gây tử vong hàng đầu do ung thư trên thế giới cũng như ở Việt Nam. Theo GLOBOCAN 2018, trên thế giới số ca mới mắc của ung thư phổi đứng hàng đầu với hơn 2 triệu người/năm, tỉ lệ tử vong cũng cao nhất trong số các bệnh ung thư với 1,76 triệu người/năm (18,4%). Tại Việt Nam, tính chung cả 2 giới, tỉ lệ mới mắc cũng như tử vong của ung thư phổi đứng hàng thứ nhất với tỉ lệ lần lượt là 14% và 19,5%.
Bên cạnh cách phân loại giai đoạn bệnh theo hệ thống TNM thì phân loại theo mô bệnh học cũng có ý nghĩa thiết yếu trong thực hành lâm sàng. Theo mô bệnh học, ung thư phổi chia thành 2 nhóm, ung thư phổi tế bào nhỏ (khoảng 15%) và ung thư phổi không tế bào nhỏ (khoảng 85%). Phần lớn bệnh nhân ung thư phổi được phát hiện khi bệnh ở giai đoạn muộn nên trước kia lựa chọn điều trị không có nhiền, tuy nhiên hiện nay lựa chọn điều trị ung thư phổi cũng vô cùng đa dạng, nhờ hiểu biết về sinh học phân tử nên điều trị ung thư phổi đạt được nhiều tiến bộ mới trong cải thiện thời gian sống cho bệnh nhân. Ở những bệnh nhân ung thư phổi không tế bào nhỏ, các thuốc điều trị nhắm trúng đích được nghiên cứu sâu và sử dụng nhiều hơn, trong đó đột biến gen thụ thể yếu tố tăng trưởng biểu mô hay EGFR là một trong các đột biến hay gặp, đặc biệt ở người châu Á chiếm tỉ lệ khoảng 40% bệnh nhân ung thư phổi do đó rất nhiều bệnh nhân có thể sử dụng thuốc điều trị và hiệu quả lớn hơn so với hoá trị đơn thuần trước kia.
Sau đây, là ca lâm sàng bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn di căn xa được điều trị bằng thuốc điều trị đích tại Trung tâm Y học hạt nhân và Ung bướu – Bệnh viện Bạch Mai:
Họ tên bệnh nhân: H.V.T, nữ, 60 tuổi
Ngày vào viện: 5/2021
Lý do vào viện: ho khan
Tiền sử: khỏe mạnh
Bệnh sử: Tháng 5/2021, bệnh nhân (BN) xuất hiện ho khan, không có đờm, không sốt kèm theo khó thở khi gắng sức, không đau ngực, bệnh diễn biến 1 tuần. BN không gầy sút cân, BN đi khám tại Bệnh viện Xây dựng, chụp cắt lớp vi tính ngực hình ảnh u phổi phải, tràn dịch màng phổi phải à Bệnh nhân nhập viện Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai.
Khám lúc vào viện:
– Bệnh nhân tỉnh, Glasgow: 15 điểm
– Thể trạng trung bình, cao: 153cm, nặng: 50kg.
– Ho khan, khó thở khi gắng sức
– Hạch ngoại vi không sờ thấy
– Mạch: 85lần/phút; Huyết áp: 120/70mmHg
– Tim đều, phổi rì rào phế nang giảm bên trái
– Các bộ phận khác: chưa phát hiện bất thường
Cận lâm sàng:
– Xét nghiệm máu: Huyết học, đông máu cơ bản, sinh hóa máu bình thường
– Xét nghiệm chất chỉ điểm u: tăng
CEA: 14,64 ng/ml; Cyfra 21 – 1: 3,33 ng/ml
– Siêu âm hạch cổ: Hạch cổ phải nhóm III kích thước 1×0,5cm; không rõ cấu trúc rốn hạch
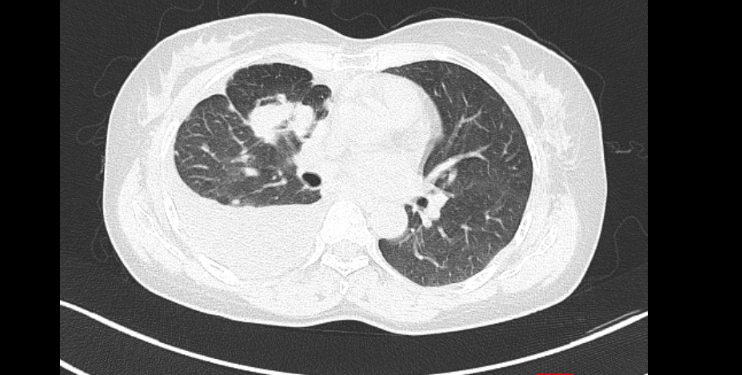
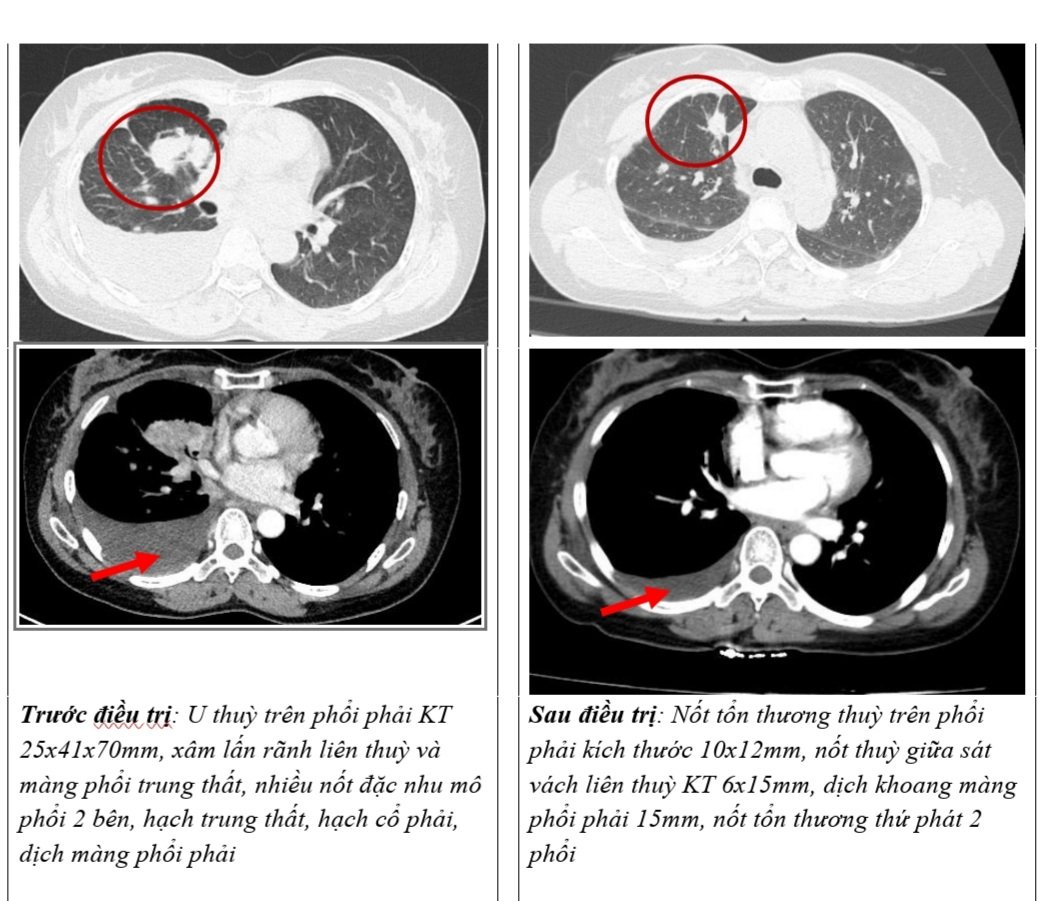
– Cắt lớp vi tính lồng ngực: U thuỳ trên phổi phải kích thước 25x41x70mm, xâm lấn rãnh liên thuỳ và màng phổi trung thất, nhiều nốt đặc nhu mô phổi 2 bên, hạch trung thất, hạch cổ phải, dịch màng phổi phải.
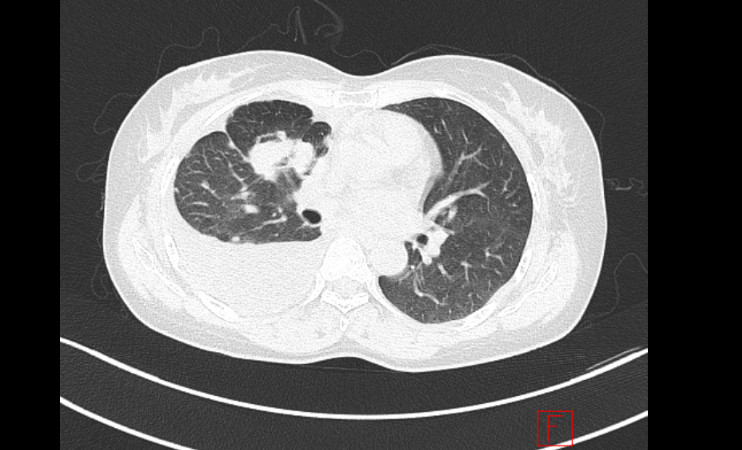
Hình 1: Hình ảnh chụp cắt lớp vi tính lồng ngực
– Sau đó, bệnh nhân được chọc dịch màng phổi tìm tế bào ung thư. Kết quả giải phẫu bệnh: Ung thư biểu mô tuyến di căn, nhuộm hoá mô miễn dịch.
– Kết quả giải phẫu bệnh: Ung thư biểu mô tuyến di căn nguồn gốc phổi, có đột biến gene EGFR L858R trên exon 21.
– Kết quả tế bào học hạch cổ nhóm III là: Ung thư biểu mô không tế bào nhỏ di căn
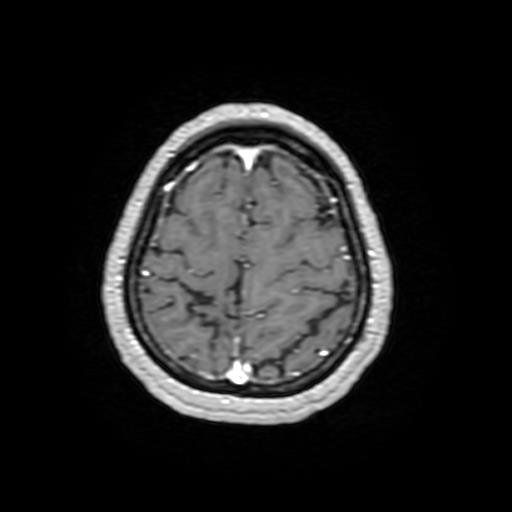
– Chụp cộng hưởng từ sọ não: hình ảnh tổn thương thuỳ đỉnh phải – Theo dõi tổn thương cũ, thoái hoá myelin.
Hình 2: Hình ảnh chụp cộng hưởng từ sọ não có tiêm thuốc đối quang từ: hình ảnh tổn thương thuỳ đỉnh phải – Theo dõi tổn thương cũ, thoái hoá myelin (không có tổn thương nghi ngờ thứ phát)
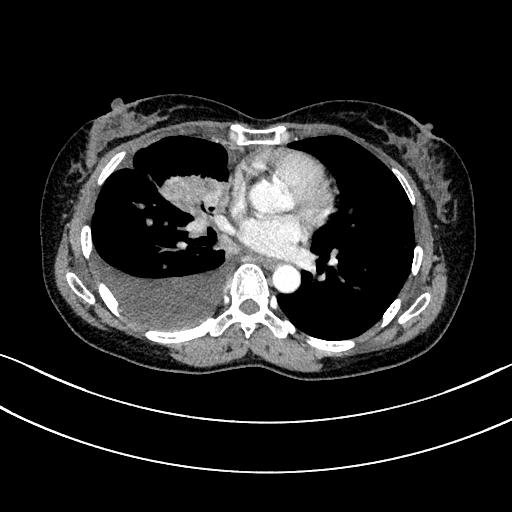
– Chụp cắt lớp vi tính ổ bụng: Hình ảnh nốt tuyến thượng thận phải kích thước 10x8mm, theo dõi thứ phát.
Hình 3: Hình ảnh chụp cắt lớp vi tính ổ bụng
Chẩn đoán xác định: Ung thư phổi phải di căn màng phổi, phổi, tuyến thượng thận, hạch cổ T4N2M1c – Giai đoạn IV.
Giải phẫu bệnh: Ung thư biểu mô tuyến, EGFR (+) đột biến thay thế L858R trên exon 21
Điều trị: Afatinib 40mg/ngày
Đánh giá sau điều trị 4 tháng
Lâm sàng: Bệnh nhân tỉnh, đỡ khó thở, đỡ ho
– Tác dụng phụ: tổn thương da và niêm mạc độ 1-2 (viêm quanh móng và chín mé), tiêu chảy 2 lần/ngày
|
|
5/2021 |
7/2021 |
9/2021 |
|
CEA (ng/ml) |
14,64 |
22,72 |
5,81 |
|
Cyfra21-1 (ng/ml) |
3,33 |
3,23 |
2,23 |
– Xét nghiệm chất chỉ điểm u:
– Chụp cắt lớp vi tính lồng ngực:
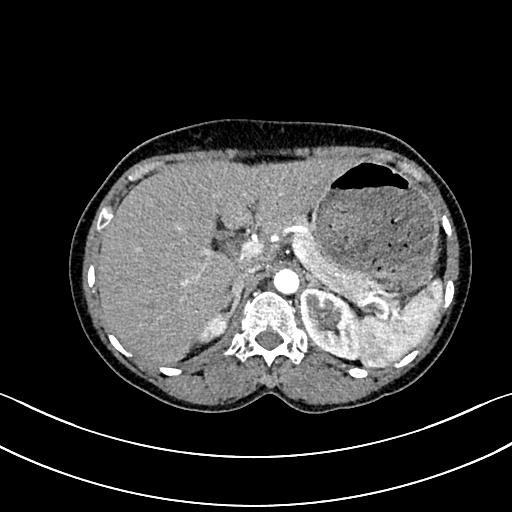
– Chụp cắt lớp vi tính ổ bụng: không phát hiện tổn thương bất thường
– Đánh giá kết quả điều trị: bệnh đáp ứng một phần, tác dụng phụ độ 1-2 trên da và niêm mạc kéo dài
è Bệnh nhân được giảm liều Afatinib 30mg/ngày
Đánh giá sau 8 tháng điều trị:
– Lâm sàng: bệnh nhân hết khó thở, không đau ngực, không ho
– Tác dụng phụ: bệnh nhân không còn tiêu chảy, tổn thương da và niêm mạc có đỡ
– Cắt lớp vi tính lồng ngực và PET/CT
– Xét nghiệm chất chỉ điểm u:
|
|
9/2021 |
11/2021 |
01/2022 |
3/2022 |
|
CEA (ng/ml) |
5,81 |
7,12 |
6,78 |
5,25 |
|
Cyfra21-1 (ng/ml) |
2,23 |
2,19 |
2,28 |
2,01 |
– Đánh giá kết quả điều trị tại tháng thứ 10: bệnh đáp ứng 1 phần về lâm sàng và chẩn đoán hình ảnh, tác dụng phụ trên da và niêm mạc độ 1, bệnh nhân không còn tiêu chảy.
– Hướng điều trị: bệnh nhân được tiếp tục điều trị Afatinib 30mg/ngày.
Thay lời kết:
Trên đây là một trường hợp bệnh nhân ung thư phổi giai đoạn di căn xa đã điều trị và đáp ứng điều trị tốt tại Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai. Hiện nay, việc chẩn đoán và điều trị sớm ung thư phổi vẫn còn là một thách thức lớn đối với nhiều nước trên thế giới, trong đó có Việt Nam. Nếu bệnh nhân ung thư phổi được chẩn đoán, điều trị sớm sẽ đem lại hiệu quả cao và giảm chi phí. Với tiến bộ của sinh học phân tử, điều trị nhắm trúng đích và liệu pháp miễn dịch đã mang lại nhiều cơ hội sống cho các bệnh nhân ung thư phổi không tế bào nhỏ ở giai đoạn muộn, di căn xa cả về cơ hội sống, kết quả điều trị và thời gian sống.
GS.TS Mai Trọng Khoa, PGS.TS Phạm Cẩm Phương, BSNT. Tống Thị Huyền,
Trung tâm YHHN& Ung bướu – BV Bạch Ma
i
Ung thư phổi là một trong các loại ung thư hay gặp nhất đồng thời cũng là nguyên nhân gây tử vong hàng đầu do ung thư trên thế giới cũng như ở Việt Nam. Theo GLOBOCAN 2018, trên thế giới số ca mới mắc của ung thư phổi đứng hàng đầu với hơn 2 triệu người/năm, tỉ lệ tử vong cũng cao nhất trong số các bệnh ung thư với 1,76 triệu người/năm (18,4%). Tại Việt Nam, tính chung cả 2 giới, tỉ lệ mới mắc cũng như tử vong của ung thư phổi đứng hàng thứ nhất với tỉ lệ lần lượt là 14% và 19,5%.
Bên cạnh cách phân loại giai đoạn bệnh theo hệ thống TNM thì phân loại theo mô bệnh học cũng có ý nghĩa thiết yếu trong thực hành lâm sàng. Theo mô bệnh học, ung thư phổi chia thành 2 nhóm, ung thư phổi tế bào nhỏ (khoảng 15%) và ung thư phổi không tế bào nhỏ (khoảng 85%). Phần lớn bệnh nhân ung thư phổi được phát hiện khi bệnh ở giai đoạn muộn nên trước kia lựa chọn điều trị không có nhiền, tuy nhiên hiện nay lựa chọn điều trị ung thư phổi cũng vô cùng đa dạng, nhờ hiểu biết về sinh học phân tử nên điều trị ung thư phổi đạt được nhiều tiến bộ mới trong cải thiện thời gian sống cho bệnh nhân. Ở những bệnh nhân ung thư phổi không tế bào nhỏ, các thuốc điều trị nhắm trúng đích được nghiên cứu sâu và sử dụng nhiều hơn, trong đó đột biến gen thụ thể yếu tố tăng trưởng biểu mô hay EGFR là một trong các đột biến hay gặp, đặc biệt ở người châu Á chiếm tỉ lệ khoảng 40% bệnh nhân ung thư phổi do đó rất nhiều bệnh nhân có thể sử dụng thuốc điều trị và hiệu quả lớn hơn so với hoá trị đơn thuần trước kia.
Sau đây, là ca lâm sàng bệnh nhân ung thư phổi không tế bào nhỏ giai đoạn di căn xa được điều trị bằng thuốc điều trị đích tại Trung tâm Y học hạt nhân và Ung bướu – Bệnh viện Bạch Mai:
Họ tên bệnh nhân: H.V.T, nữ, 60 tuổi
Ngày vào viện: 5/2021
Lý do vào viện: ho khan
Tiền sử: khỏe mạnh
Bệnh sử: Tháng 5/2021, bệnh nhân (BN) xuất hiện ho khan, không có đờm, không sốt kèm theo khó thở khi gắng sức, không đau ngực, bệnh diễn biến 1 tuần. BN không gầy sút cân, BN đi khám tại Bệnh viện Xây dựng, chụp cắt lớp vi tính ngực hình ảnh u phổi phải, tràn dịch màng phổi phải à Bệnh nhân nhập viện Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai.
Khám lúc vào viện:
– Bệnh nhân tỉnh, Glasgow: 15 điểm
– Thể trạng trung bình, cao: 153cm, nặng: 50kg.
– Ho khan, khó thở khi gắng sức
– Hạch ngoại vi không sờ thấy
– Mạch: 85lần/phút; Huyết áp: 120/70mmHg
– Tim đều, phổi rì rào phế nang giảm bên trái
– Các bộ phận khác: chưa phát hiện bất thường
Cận lâm sàng:
– Xét nghiệm máu: Huyết học, đông máu cơ bản, sinh hóa máu bình thường
– Xét nghiệm chất chỉ điểm u: tăng
CEA: 14,64 ng/ml; Cyfra 21 – 1: 3,33 ng/ml
– Siêu âm hạch cổ: Hạch cổ phải nhóm III kích thước 1×0,5cm; không rõ cấu trúc rốn hạch
– Cắt lớp vi tính lồng ngực: U thuỳ trên phổi phải kích thước 25x41x70mm, xâm lấn rãnh liên thuỳ và màng phổi trung thất, nhiều nốt đặc nhu mô phổi 2 bên, hạch trung thất, hạch cổ phải, dịch màng phổi phải.

Hình 1: Hình ảnh chụp cắt lớp vi tính lồng ngực
– Sau đó, bệnh nhân được chọc dịch màng phổi tìm tế bào ung thư. Kết quả giải phẫu bệnh: Ung thư biểu mô tuyến di căn, nhuộm hoá mô miễn dịch.
– Kết quả giải phẫu bệnh: Ung thư biểu mô tuyến di căn nguồn gốc phổi, có đột biến gene EGFR L858R trên exon 21.
– Kết quả tế bào học hạch cổ nhóm III là: Ung thư biểu mô không tế bào nhỏ di căn
– Chụp cộng hưởng từ sọ não: hình ảnh tổn thương thuỳ đỉnh phải – Theo dõi tổn thương cũ, thoái hoá myelin.

Hình 2: Hình ảnh chụp cộng hưởng từ sọ não có tiêm thuốc đối quang từ: hình ảnh tổn thương thuỳ đỉnh phải – Theo dõi tổn thương cũ, thoái hoá myelin (không có tổn thương nghi ngờ thứ phát)
– Chụp cắt lớp vi tính ổ bụng: Hình ảnh nốt tuyến thượng thận phải kích thước 10x8mm, theo dõi thứ phát.

Hình 3: Hình ảnh chụp cắt lớp vi tính ổ bụng
Chẩn đoán xác định: Ung thư phổi phải di căn màng phổi, phổi, tuyến thượng thận, hạch cổ T4N2M1c – Giai đoạn IV.
Giải phẫu bệnh: Ung thư biểu mô tuyến, EGFR (+) đột biến thay thế L858R trên exon 21
Điều trị: Afatinib 40mg/ngày
Đánh giá sau điều trị 4 tháng
Lâm sàng: Bệnh nhân tỉnh, đỡ khó thở, đỡ ho
– Tác dụng phụ: tổn thương da và niêm mạc độ 1-2 (viêm quanh móng và chín mé), tiêu chảy 2 lần/ngày
|
|
5/2021 |
7/2021 |
9/2021 |
|
CEA (ng/ml) |
14,64 |
22,72 |
5,81 |
|
Cyfra21-1 (ng/ml) |
3,33 |
3,23 |
2,23 |
– Xét nghiệm chất chỉ điểm u:
– Chụp cắt lớp vi tính lồng ngực:

– Chụp cắt lớp vi tính ổ bụng: không phát hiện tổn thương bất thường
– Đánh giá kết quả điều trị: bệnh đáp ứng một phần, tác dụng phụ độ 1-2 trên da và niêm mạc kéo dài
è Bệnh nhân được giảm liều Afatinib 30mg/ngày
Đánh giá sau 8 tháng điều trị:
– Lâm sàng: bệnh nhân hết khó thở, không đau ngực, không ho
– Tác dụng phụ: bệnh nhân không còn tiêu chảy, tổn thương da và niêm mạc có đỡ
– Cắt lớp vi tính lồng ngực và PET/CT
– Xét nghiệm chất chỉ điểm u:
|
|
9/2021 |
11/2021 |
01/2022 |
3/2022 |
|
CEA (ng/ml) |
5,81 |
7,12 |
6,78 |
5,25 |
|
Cyfra21-1 (ng/ml) |
2,23 |
2,19 |
2,28 |
2,01 |

– Đánh giá kết quả điều trị tại tháng thứ 10: bệnh đáp ứng 1 phần về lâm sàng và chẩn đoán hình ảnh, tác dụng phụ trên da và niêm mạc độ 1, bệnh nhân không còn tiêu chảy.
– Hướng điều trị: bệnh nhân được tiếp tục điều trị Afatinib 30mg/ngày.
Thay lời kết:
Trên đây là một trường hợp bệnh nhân ung thư phổi giai đoạn di căn xa đã điều trị và đáp ứng điều trị tốt tại Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai. Hiện nay, việc chẩn đoán và điều trị sớm ung thư phổi vẫn còn là một thách thức lớn đối với nhiều nước trên thế giới, trong đó có Việt Nam. Nếu bệnh nhân ung thư phổi được chẩn đoán, điều trị sớm sẽ đem lại hiệu quả cao và giảm chi phí. Với tiến bộ của sinh học phân tử, điều trị nhắm trúng đích và liệu pháp miễn dịch đã mang lại nhiều cơ hội sống cho các bệnh nhân ung thư phổi không tế bào nhỏ ở giai đoạn muộn, di căn xa cả về cơ hội sống, kết quả điều trị và thời gian sống.
GS.TS Mai Trọng Khoa, PGS.TS Phạm Cẩm Phương, BSNT. Tống Thị Huyền,
Trung tâm YHHN& Ung bướu – BV Bạch Ma
i